En model til refleksion over brug af teknologi

Denne model er beregnet til, at sundhedsfaglige kan reflektere over deres brug af teknologi i arbejdslivet. Det er et refleksionsværktøj til at muliggøre aktiv brug af teknologi.
Introduktion til modellen
Alt for ofte bruger sundhedspersonale simpelthen teknologi rutinemæssigt, selvom det ikke er meningsfuldt. Dette kan vi kalde passiv brug af teknologi, hvor teknologien bruges ureflekteret. Sundhedspersonale kan også undlade at bruge teknologi, fordi de ikke har været i stand til at reflektere over anvendelsesmulighederne.
Når de sundhedsfaglige derimod aktivt reflekterer over brugen af teknologi, er der langt større chance for, at teknologien bliver brugt på måder, der bedst fremmer kliniske formål.
Aktiv refleksion over brugen af teknologi er således afgørende for en vellykket implementering af løsningen.
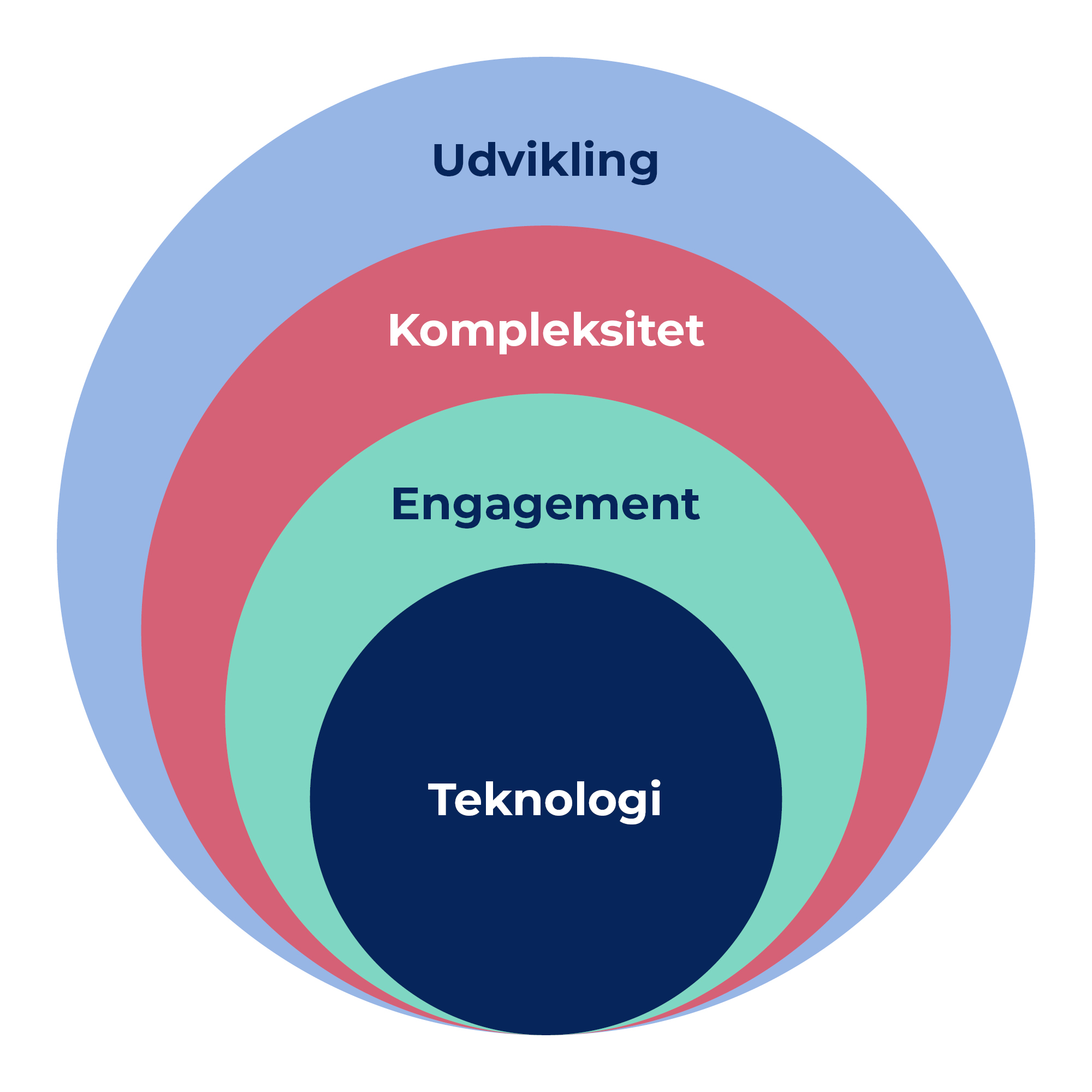
Her er en model for, at sundhedsfaglige kan reflektere over deres brug af teknologi i deres arbejdsliv. Modellen hedder TEKU og står for Teknologi – Engagement – Kompleksitet –Udvikling.
TEKU-dodellen tilbyder et fælles sprog til at forstå og tale om teknologi i arbejdslivet.
Modellen bruges af Københavns Universitetshøjskole til digital kompetenceudvikling af sundhedspersonale
Elementer i modellen
Modellen består af fire dimensioner af teknologisk forståelse, som er vigtige for de sundhedsfaglige at reflektere over, når de introduceres til nye digitale teknologier på arbejdspladsen. Disse dimensioner er:
- Teknologi – berører læringskravene til nye teknologiske løsninger
- Engagement – til at lære ny teknologi i arbejdslivet
- Kompleksitet – vedrørende de komplekse sammenhænge, hvori brugen af teknologi finder sted
- Udvikling – om de ændringer i faglig identitet, som ny teknologi medfører, og behov for nytænkning og udvikling
Kilder/referencer
- Hasse and Brok, 2015: TEKU – modellen – Teknologiforståelse I professionerne
Øvelse
Sådan bruger du modellen (modellen med de 4 cirkler findes under “Refleksioner over brug af teknologi):
Brug 30 minutter i mindre grupper til at reflektere over, hvordan du bruger teknologi i din hverdag. Anvend spørgsmålene hvorfor, hvordan, hvem og hvad til at guide dialogen.
Refleksioner over brug af teknologi

Udvikling
- Hvordan påvirkes jeg som sundhedsperson?
- Hvordan påvirker/udvikler teknologien min faglighed (påvirker arbejdsmetoder, faglig ekspertise og faglighed)
- Hvilke nye opgaver skaber teknologien? Og hvordan ændrer organiseringen af opgaverne sig?
- Hvordan påvirkes ansvar og tillid i relationer? Samt i hierarkier og vidensmonopoler og samarbejdsformer på tværs?
Kompleksitet
- Hvorfor introduceres denne teknologi? (Beslutning fra ledelse, medarbejdere eller politisk og med hvilken hensigt og formål?)
Engagement
Teknologiens indvirkning på hverdagen:
- Hvordan ændrer denne teknologi mine specifikke arbejdsopgaver? (ny indretning, nye arbejdsgange, ny kommunikationsform, ny tilgang til borgeren – nye vaner og rutiner)
Måden teknologi bruges i praksis:
- Har vi taget aktivt stilling til, hvordan vi bruger teknologien mest meningsfuldt?
- Giver teknologien overhovedet mening?
- Hvornår er brugen af digital teknologi problematisk, og hvornår er det gavnligt?
- Hvordan påvirker teknologien mit forhold til borgeren?
- Hvilke etiske spørgsmål opstår, når vi bruger denne teknologi? Og i hvilke situationer?
- Hvordan påvirker teknologien kvaliteten af behandlingen/plejen? Herunder hvordan håndterer vi udfordringer såsom nedbrud, mange koder osv.?
Teknologi
- Hvordan lærer jeg teknologien at kende og bliver i stand til at bruge den i min hverdag?
- Hvordan påvirker mine egne holdninger og følelser den måde, jeg griber ny teknologi an på?
- Hvad motiverer mig til at tilegne mig ny teknologi?
Kilde/referencer
- Hasse, C., & Brok, L. (2015). TEKU – The TEKU Model – Technological Understanding in the Professions.
Dialogkort til refleksioner over teknologi og dens virkning i praksis

Brugen af digital teknologi i sundhedsvæsnet kræver flere vigtige overvejelser. I det følgende vil du blive præsenteret for et sæt dialogkort relateret til brugen af teknologi i sundhedsvæsnet. Brug disse kort til at reflektere og diskutere.
Kort til dialog og fælles refleksion
Det er vigtigt, at I har et fælles sprog på jeres arbejdsplads for at tale om digitale kompetencer. Det kan du styrke ved at bruge dialogkortene til at tale om, hvor du møder digitaliseringen, og hvad det kræver af dig.
Kilder/referencer
- Dialogue cards – KL kompetencehjuletLink (in Danish): dialogkort-medarbejdere-digitale-kompetencer.pdf (kl.dk) Machine translated by Google. Edited by Syddansk Sundhedsinnovation
Sådan bruger du dialogkortene
Udskriv kortene, hvor du udskriver på begge sider af papiret. Dialogkortene kan bruges i en gruppe eller på egen hånd.
De indeholder spørgsmål om fire områder:
- Ansøgningskompetencer
- Teknologiforståelse
- Meddelelse
- Udvikling og implementering
- Dialogkort
Procesværktøjer

Hvilke værktøjer kunne jeg som sundhedsfaglig eller leder bruge til at vurdere og træne brugen af digitale teknologier samt reflektere over, hvordan man implementerer digitale løsninger?
På hjemmesiden leveret af projektet DISH (Digital and Innovation Skills Helix in Healthcare) finder du procesværktøjer til:
- Planlægning og implementering
- På jobtræningen
- Vurdering og anerkendelse
Hjemmesiden indeholder også casestudier, der giver indsigt i, hvordan man anvender værktøjerne i praksis.
Hjemmesiden tilbyder en platform for fortsat faglig udvikling og fokuserer på områder som digital kommunikation, datahåndtering, telemedicin, fjernovervågning og sundhedsteknologivurdering.
DISH-projektet er et andet program, der har til formål at styrke sundhedsfagliges digitale kompetencer og er medfinansieret af Erasmus+programmet i Den Europæiske Union.
Find hjemmesiden her: Hjemmeside – Dish Project
Eksempel: Den digitale sundhedspersonale

For at give dig et eksempel på, hvordan det at være digital sundhedsperson kan se ud i praksis, har vi givet dig et case-eksempel. Sagen er forskønnet, da sundhedspersonalet ikke længere står over for nogen problemer.
Sarah er en sundhedsfaglig, der arbejder i en primær klinik. Hun har gennem de seneste år været vidne til den stigende digitalisering af sundhedsvæsnet og har aktivt taget forskellige digitale værktøjer og teknologier til sig for at forbedre behandlingen.
Sarah har bemærket et markant skift i hendes daglige rutiner. Tidligere stolede hun meget på papirbaserede optegnelser og manuel dokumentation. Men med implementeringen af elektroniske sundhedsjournaler (EPJ’er) og digitale oversigtssystemer bruger hun nu mindre tid på papirarbejde og har hurtig adgang til information om borgeren, hvilket giver hende mulighed for at yde mere effektiv og informeret pleje.
Sarah har integreret flere digitale værktøjer i sin praksis. For eksempel bruger hun telemedicinske platforme til at gennemføre virtuelle konsultationer, hvilket har øget tilgængeligheden for borgere, der har svært ved at besøge klinikken fysisk. Derudover opfordrer hun borgere til at bruge mobile sundhedsapps og bærbare enheder til at overvåge deres vitale tegn, spore deres medicin og engagere sig i selvstyring. Disse værktøjer har forbedret engagementet, givet mulighed for at tage kontrol over deres helbred og forbedret kommunikationen mellem Sarah og hendes borgere.
Med digitaliseringen af sundhedsvæsnet har Sarah påtaget sig nye roller og ansvar. Hun fungerer nu som sundhedscoach, der guider borgere gennem den overflod af sundhedsinformation, der er tilgængelig online og hjælper dem med at navigere i “informationsjunglen”. Derudover er hun blevet dygtig til at bruge digitale kommunikationsplatforme til at interagere med borgere, samarbejde med andre sundhedsudbydere og koordinere pleje på tværs af forskellige miljøer.
Sarah erkender vigtigheden af at bevare en menneskelig forbindelse med sine borgere på trods af den øgede brug af digital teknologi. Hun sikrer, at virtuelle konsultationer udføres på en borgervenlig måde, lytter aktivt til deres bekymringer og adresserer deres følelsesmæssige behov. Hun understreger vigtigheden af regelmæssige, personlige besøg for at etablere en stærk relation og opbygger tillid ved at yde personlig omsorg og være tilgængelig for spørgsmål og støtte.
Sarah stod i starten over for udfordringer med at lære og tilpasse sig nye digitale værktøjer og systemer. Hun deltog i træningssessioner og workshops for at styrke sine digitale kompetencer. Derudover søgte hun vejledning fra teknologikyndige kolleger og engagerede sig i online fællesskaber, hvor sundhedspersonale delte bedste praksis. Med tiden er Sarah blevet dygtig til at bruge digitale værktøjer og har fundet ud af, at løbende læring og samarbejde er effektive strategier til at styre overgangen til et mere digitalt sundhedsvæsen.
For at holde sig opdateret deltager Sarah regelmæssigt i konferencer, webinarer og efteruddannelseskurser med fokus på digital sundhedspleje og nye teknologier. Hun engagerer sig aktivt i professionelle netværk, abonnerer på relevante tidsskrifter og følger brancheeksperter på sociale medieplatforme. Derudover deltager Sarah i forskningsstudier og pilotprogrammer, der udforsker integrationen af innovative digitale løsninger i klinisk praksis.
Spørgsmål til refleksion:
- På hvilke områder ligner Sarahs arbejdsliv dit?
- Hvilke dele af Sarahs arbejdsliv tiltaler dig?
- Hvilke dele af Sarahs arbejdsliv forventer du at se mere af på din arbejdsplads?
Brugercentreret tilgang til den teknologiske udvikling

Sundhedspersonale bør og kan være en vigtig stemme i udviklingen og implementeringen af ny digital teknologi. I det følgende introduceres den brugercentrerede tilgang med særligt fokus på sundhedsfagliges og borgeres deltagelse i udvikling og implementering af nye digitale sundhedsløsninger.
Sundhedspersonale – en vigtig stemme i udvikling og implementering af ny teknologi
Brugerdeltagelse i udviklings- og innovationsprocesser er kommet for at blive – især da vi ser et stigende antal succesfulde eksempler, der viser værdien af brugerdeltagelse og sundhedsteknologisk udvikling går hånd i hånd. Fordelen ved brugerdeltagelse er, at brugerne ofte er nøglen til at ændre klinisk praksis og den eksisterende kultur. Deltagelsen øger også ofte tilfredsheden med processen og dens resultater.
Derudover har sundhedsfaglige afgørende førstehåndsviden og indsigt, som er uvurderlig til at forme designkriterier og udvikle etisk og ansvarlig sundhedsteknologi.
En brugercentreret tilgang til innovation
En brugercentreret tilgang til design og/eller innovation sætter brugernes behov, ønsker og begrænsninger i højsædet. Det involverer forståelse af brugernes perspektiver, deres mål, og hvordan de interagerer med et produkt, en tjeneste eller et system.
Siden slutningen af 1970’erne har designområdet, der oprindeligt var et håndværk, adopteret og dannet flere underdiscipliner baseret på ‘brugercentrering’; brugercentreret systemdesign, deltagende design, interaktion og oplevelsesdesign, som alle giver slutbrugere en central rolle, mens hver især fokuserer på en specifik (del af) designprocessen inden for den såkaldte ‘fuzzy frontend’. Især participatory design, som det ofte kaldes på dansk, har skandinaviske rødder og stammer fra den stærke fagbevægelse. Når det anvendes i en projektindstilling, sikrer brugerinddragende design, at brugeren ikke kun er en deltager, men bliver en meddesigner. Alle design sub-discipliner, under paraplybegrebet ‘brugercentrerede designtilgange’, trækker på gængse designmetoder, men også metoder og teorier fra humaniora, fx antropologi, psykologi og sociologi.
En brugercentreret designproces er en samskabende, iterativ og refleksiv proces. Processen omfatter ofte følgende faser: empatiopbygning, forskning, analyse, idégenerering og konceptualisering, prototyping og test. I denne sammenhæng har vi inkluderet faserne vision/plan, implementering og evaluering, da de er væsentlige for planlægning af et projekt og succesfuld implementering af nye løsninger. Kontinuerlig brugerdeltagelse er afgørende gennem de forskellige faser.
Målet med en brugercentreret tilgang til innovativt design er at skabe nye produkter, tjenester, arbejdsgange etc., der er nemme at bruge/anvende, intuitive og opfylder brugernes behov – og vigtigst af alt: er meningsfulde. Brugercentreret design har yderligere vist sig at øge brugertilfredshed, brugerengagement og produktadoptionsrater; hvilket betyder, at innovative løsninger også er mere tilbøjelige til at blive implementeret direkte i f.eks. klinisk praksis.
Vigtige principper i en brugercentreret designproces er gensidig respekt for hinandens viden og en forpligtelse til at facilitere ægte brugerdeltagelse, så deres stemmer og ideer direkte påvirker det produkt- og/eller servicedesign, der vil påvirke deres liv.
Kilder/referencer
- https://dk/en/about-us
- An Introduction to Design Thinking Process Guide, Standford d.school, link: pdf (stanford.edu)
- Bødker, S. & O. Iversen, 2002. Staging a professional participatory design practice. NordiCHI ’02: Proceedings of the second Nordic conference on Human-computer interaction.
- Høy-Biegel, R. (2009). User-Driven Innovation: The Toolbox of the Innovation Architect. Changepilot, Aarhus.
Spørgsmål til eftertanke
- Er der digitale løsninger i din kliniske praksis, som ikke bliver brugt på værdifulde og meningsfulde måder, og som måske kan skabe mere værdi, hvis de bruges bedre/anderledes?
- Hvem er brugere eller potentielle brugere af løsningen, og hvem er centrale interessenter, når det kommer til at ændre, hvordan løsningen bruges?
- Fra dit synspunkt/ekspertiseområde, hvordan mener du, at det kan være gavnligt at involvere og lade sundhedsfaglige deltage i den teknologiske udvikling? Vær specifik.
- Hvordan kunne den deltagende proces iscenesættes?
- Hvordan kunne du forestille dig at lade borgerne deltage i udviklingsprocessen af ny digital sundhedsteknologi?
Hvordan bruger man en brugercentreret tilgang til den teknologiske udvikling?

Vision og plan
Når du starter en brugercentreret proces/projekt med fokus på at udvikle meningsfulde produkter eller tjenester eller implementere eksisterende, er der flere vigtige overvejelser:
- HVORFOR er det vigtigt at starte projektet (hvilken værdi håber vi at skabe for hvem)?
- HVILKE mål håber vi at nå?
- HVORDAN skal vi opnå dem (tid, ressourcer og projektplan)? Hvordan kan vi måle eller evaluere fremskridtene?
- HVEM er de vigtigste interessenter, hvilke roller skal de have i projektet, og hvordan skal de samarbejde? Interessenterne kan for eksempel være borger, pårørende, sundhedspersonale, designere, it-eksperter, forskere og andre relevante for projektet. Det er afgørende at invitere dem til at deltage fra starten af projektet for at afklare disse spørgsmål.
Forskning og analyse
For at forstå, hvor især digitale teknologier kan være nyttige og tilføje værdi, samt hvor digitale teknologier ikke er den bedste løsning, er det vigtigt at starte med at fokusere på brugernes behov i stedet for at fokusere på teknologien.
Brugerne kan være – og er ofte – både sundhedspersonalet, borgere og pårørende. Hvor har de udfordringer og udækkede behov? Vær nysgerrig, stil spørgsmål og observer interaktioner, arbejdsgange og den faktiske kontekst, som brugerne befinder sig i (se værktøjerne ‘Brugerrejse-spil’ og ‘Spørg borgeren’ i ‘Værktøjer til match-making’ i tema 3 ‘Match’ mellem borger og teknologi’).
Efter en kvalitativ forskningstilgang er man i stand til at være en del af og engagere sig i brugernes liv. Det gør det muligt at afdække både brugernes udtrykte og latente behov (behov, som brugerne ikke er i stand til at udtrykke eller er uvidende om).
Kortlægning af eksisterende viden på interesseområdet gennem sekundær forskning (fx litteraturstudier), suppleret med fx ekspertinterviews, er også en vigtig del af denne fase.
Idéer og konceptualisering
Når behovene er identificeret, er det muligt at igangsætte udviklingen af en potentiel teknologisk løsning, som kan imødekomme brugernes behov. IT-eksperter, der kommer fra fx en privat virksomhed eller IT-afdeling i en offentlig organisation, spiller en væsentlig rolle i denne fase. Men løbende dialog og udveksling af ideer gennem sam-analyse og -design sessioner mellem udviklere og brugere/brugerrepræsentanter er afgørende for at nå frem til en løsning, der er værdifuld i den kliniske praksis og for borgerne.
Hvis en digital løsning allerede er besluttet, er det vigtige fokus i denne fase at undersøge, hvordan den digitale løsning kan bruges samt måder at implementere løsningen i detaljer på, så den bedst afspejler brugernes behov, viden og forventninger.
Gennem fx idéworkshops kan brugere inddrages i at skabe løsningen, nye koncepter og/eller prototyper, der skal testes. Nogle interessante spørgsmål at overveje er:
Hvad er brugernes/interessenternes forventninger og ideer? Hvordan foreslår de, at digitale løsninger kan bruges (mulige brugsscenarier)? Hvordan kan løsningen blive en integreret del af deres hverdag? Hvordan kan de lære, justere og bruge teknologien? Hvad er mulige forbedringer? Hvilke brugerbehov kan eller kan ikke opfyldes?
Test og kvalifikation
I denne fase testes og kvalificeres løsningen af de forskellige brugere.
Når man samarbejder med it-eksperter om at udvikle en ny løsning, er test af løsningen ofte it-virksomhedens ansvar. Men for at skabe en brugercentreret løsning er det vigtigt, at de relevante brugere, fx sundhedspersonale, borgere og pårørende, er dybt involveret i iterativt at teste og kvalificere løsningen.
Når projektets mål ikke er udvikling af en løsning, men derimod succesfuld implementering af en digital løsning, vil slutproduktet formentlig være nye arbejdsgange, nye kommunikationsmetoder, nyt organisatorisk setup etc., som også skal afprøves.
I begge tilfælde er opgaverne i denne fase at planlægge hvordan man tester løsningen, tester den faktisk i daglig klinisk praksis, evaluerer og justerer løsningen efter testen. Iteration er nøglen her! Da en runde af test og kvalificering ofte rejser nye spørgsmål, skal der laves ny forskning, analyser og idéer i anden runde … og tredje runde – og løsninger skal testes igen og igen, indtil en passende og brugercentreret løsning er endelig fundet.
Implementering og evaluering
Implementering skal allerede planlægges i starten af projektet. Sørg for, at både de påtænkte brugere af løsningen samt alle, der skal facilitere implementeringen af løsningen, inddrages hurtigst muligt. Udover sundhedsfaglige, borgere og lokale it-eksperter kan der også være andre nøgleinteressenter såsom kollegaer fra fx kommunikationsafdelingen, bygningsservice eller ledelse. Sørg også for at have en plan for evaluering af effekter/fordele af projektet; hvor mange bruger fx løsningen, hvor tilfredse er borgerne? Mål gerne flere gange og over mange måneder efter projektet er afsluttet for at holde styr på ændringerne.
Det er en god idé altid at huske på ”Hofstadters lov”, når det kommer til implementering: ’Det tager altid længere tid, end man tror, også når man tager dette i betragtning’. Implementering ses ofte som indlysende, men ikke let. Vi ved, hvad vi skal gøre, men det er stadig svært at få det gjort. Mennesker er af natur vaneskabninger og har en tendens til at spare så meget energi som muligt. Det er derfor hårdt arbejde at orientere sig mod ny viden og nye måder at gøre tingene på, og faktisk ændre adfærd og indgroede vaner. Det kræver også, at initiativtageren til forandringerne igangsætter og afvikler den rette mængde aktiviteter for at holde energien oppe i processen.
Kilde: Syddansk Sundhedsinnovation og motivation af de sundhedsfaglige https://dkgl.dk/ressourcer/telesundhed/#/



