Escepticisme i resistència

Amb el ràpid desenvolupament del panorama digital, les noves tecnologies poden semblar desconegudes i provocar una sensació d’incertesa. L’escepticisme i la resistència són emocions humanes comunes , que es poden desencadenar en introduir noves tecnologies. Aquest mòdul us presentarà algunes idees sobre per què pot sorgir l’escepticisme i com gestionar-lo.
La interacció de la tecnologia i els humans
Moltes vegades, i en particular en el sistema sanitari, les noves tecnologies es troben amb escepticisme i resistència. Això pot ser degut al fet que l’ús inadequat de la tecnologia pot danyar els pacients i el seu benestar. També pot ser degut a factors psicològics (vegeu part sobre: Motivació del professional sanitari).
No obstant això, moltes de les tecnologies que s’utilitzen actualment en la vida laboral diària van ser en algun moment noves. Amb el temps, s’han anat incorporant al lloc de treball i l’ús d’ells s’ha convertit en una rutina natural.
Com a gestor sanitari, és important reconèixer les diferents maneres en què interactuem i reaccionem davant la tecnologia. En particular, quan la tecnologia es troba amb resistència i escepticisme. Això compta tant per als professionals sanitaris com per als pacients.
Tanmateix, és important tenir en compte que la tecnologia sanitària es construeix mitjançant la interacció amb el món que l’envolta. No hi ha cap valor inherent o intenció d’una tecnologia. En canvi, són els humans els que donen sentit a una determinada tecnologia mitjançant el seu ús.
Font/Referències
- Botin, L., Bertelsen, P. S., Kayser, L., Turner, P., Villumsen, S., & Nøhr, C. (2020). People Centeredness, Chronic Conditions and Diversity Sensitive eHealth: Exploring Emancipation of the ‘Health Care System’and the ‘Patient’in Health Informatics. Life, 10(12), 329.)
- Resistance – (Bauer 1995, 16, 18)
- https://www.sciencedirect.com/science/article/pii/S0277953613003304 Greenhalgh et al. (2013)
- Lapointe, Liette and Suzanne Rivard. 2005. “A Multilevel Model of Resistance to
- Information Technology Implementation.” MIS Quarterly 29 (3): 461–91. DOI: 10.2307/25148692
Usuaris i no usuaris

Quan implementem una tecnologia es creen tan els usuaris com els no usuaris. Tot i que els usuaris poden ser importants, aquest mòdul es centrarà principalment en els no usuaris, ja que sovint es passen per alt en la fase de desenvolupament i implementació d’una nova tecnologia.
Els usuaris són els que utilitzen la tecnologia.
Els no usuaris són aquells que no utilitzen la tecnologia o no l’utilitzen com es pretén.
Tant els professionals sanitaris com els pacients poden existir en ambdós grups.
Aquesta secció introdueix una comprensió de les diferents naturalesa dels no usuaris i el seu comportament.
Tot i que els usuaris són importants, aquest mòdul se centrarà principalment en els no usuaris, ja que sovint es passen per alt en la fase de desenvolupament i implementació d’una nova tecnologia.
Els oblidats
Quan s’implanta una nova tecnologia, es poden produir resistències. La resistència es pot entendre en termes de resistència activa o passiva, i en termes d’acció individual o col·lectiva. El nivell d’intensitat amb què es produeix la resistència també pot variar.
Algunes persones poden ser més escèptices de la tecnologia que altres . Tanmateix, es poden crear no usuaris quan un determinat grup se sent marginat o “ oblidat ” en la fase de desenvolupament o implementació. La creació de no usuaris també es pot produir quan la nova tecnologia s’experimenta com a problemàtica tant pel que fa a la seguretat psicològica com a l’ètica.
Els no usuaris són parts interessades importants que poden afectar el procés configurant la xarxa de tecnologia i persones necessàries perquè la tecnologia sanitària tingui èxit. Per tant, cal ser atents i sensibles a les necessitats tant dels usuaris com dels no usuaris.
Font/Referències
- Botin, L., Bertelsen, P. S., Kayser, L., Turner, P., Villumsen, S., & Nøhr, C. (2020). People Centeredness, Chronic Conditions and Diversity Sensitive eHealth: Exploring Emancipation of the ‘Health Care System’and the ‘Patient’in Health Informatics. Life, 10(12), 329.)
- Resistance – (Bauer 1995, 16, 18)
- https://www.sciencedirect.com/science/article/pii/S0277953613003304 Greenhalgh et al. (2013)
- Lapointe, Liette and Suzanne Rivard. 2005. “A Multilevel Model of Resistance to
- Information Technology Implementation.” MIS Quarterly 29 (3): 461–91. DOI: 10.2307/25148692
El poder dels no usuaris

Es va estudiar el poder dels no usuaris . En el projecte es va crear un gran grup de no usuaris i la seva gran resistència a fer fracassar la implantació d’un sistema d’informació sanitària. L’estudi va identificar quatre arquetips de no usuaris.
En un estudi d’un projecte d’implementació a Noruega, el poder dels no usuaris és evident. En l’ estudi es va crear un gran grup de no usuaris. La resistència dels no usuaris fa fracassar la implantació d’un sistema d’informació sanitària.
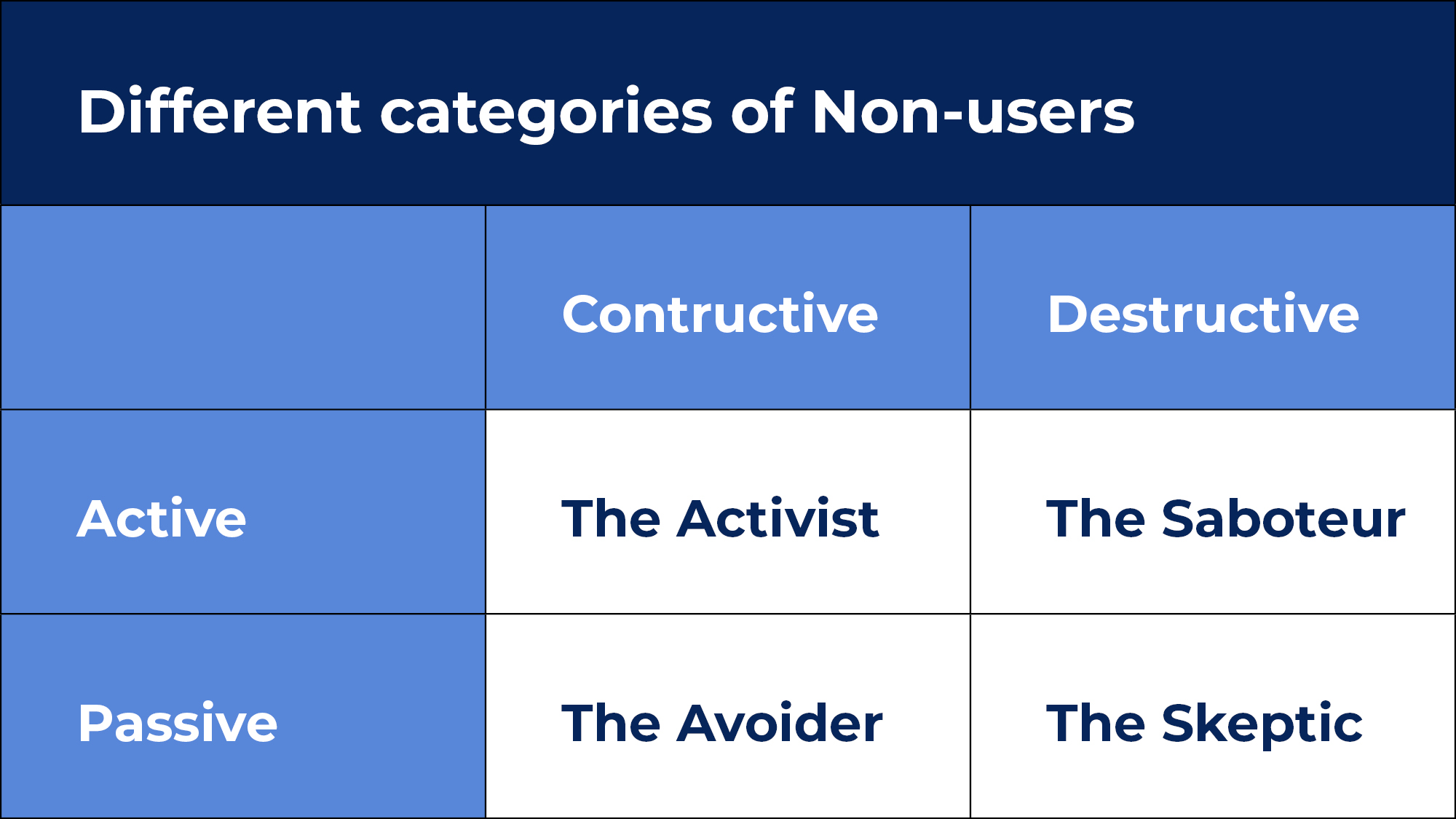
L’estudi classifica quatre arquetips de no usuaris en dues dimensions:
Una dimensió activa/passiva : es refereix a si l’actor pren mesures actives o no per expressar resistència.
Dimensió constructiva/destructiva : es refereix a l’actitud global envers el sistema i l’ús real; com els usuaris potencials perceben la utilitat del sistema.
Els quatre arquetips de no usuaris
- L’activista : l’activista és un actor actiu i constructiu que té prou coneixements sobre el sistema per oferir una crítica constructiva. Són valuosos, en el sentit que poden proporcionar comentaris constructius.
- El sabotejador : el saboteador participa activament en dificultar el procés d’implementació en negar-se a participar en la formació establerta per a l’ús del sistema amb èxit. Ells activament intenten desintegrar la xarxa d’implementació .
- L’evitador : l’evitador aplica una estratègia passiva i no participa en reunions, i no parla per influir en el procés d’implementació. S’adherirà a les antigues rutines de treball i només estan fent “la seva feina”. L’evitador sol ser el grup més gran de no usuaris i, com a tal, pot tenir un gran impacte en l’èxit de la implementació.
- L’escèptic : l’escèptic es caracteritza per un escepticisme envers la intenció de l’equip d’implementació, els gestors i la utilitat global del propi sistema. L’escèptic manté un perfil baix i no expressa activament l’escepticisme i el descontentament als directius.
Font/Referències
- Melby , L., & Toussaint, P. (2016). “Passem directament per davant de les pantalles”: El poder dels no usuaris d’un sistema d’informació hospitalària. A La nova producció d’usuaris ( pàg . 249-272). Routledge
Com aprendre dels no usuaris

Tant els grups d’usuaris com els no usuaris són crucials en el procés d’implementació. Tots dos grups poden tenir arguments i perspectives elegibles que val la pena considerar per aconseguir una implementació sostenible d’una tecnologia determinada.
En els casos en què el procés d’implementació no va segons el previst, és possible que el grup d’usuaris no sigui el més adequat per articular per què no s’utilitza la tecnologia. En aquest cas pot ser necessari examinar els no usuaris.
En particular els no usuaris constructius poden conduir a coneixements crucials per entendre per què el procés d’implementació s’ha aturat. Critiquen el sistema identificant característiques que farien que el sistema sigui acceptable per als altres no usuaris. Sovint estan disposats a utilitzar el sistema si compleix les seves demandes.
Els no usuaris destructius són més difícils de comprometre, en particular el sabotejador. Tanmateix, encara poden conduir a coneixements valuosos, ja que s’ha activat una forta resposta emocional , però pot ser difícil establir un punt en comú.
Font/Referències
- Botin, L., Bertelsen, P. S., Kayser, L., Turner, P., Villumsen, S., & Nøhr, C. (2020). People Centeredness, Chronic Conditions and Diversity Sensitive eHealth: Exploring Emancipation of the ‘Health Care System’and the ‘Patient’ in Health Informatics. Life, 10(12), 329.)
- Resistance – (Bauer 1995, 16, 18)
- https://www.sciencedirect.com/science/article/pii/S0277953613003304 Greenhalgh et al. (2013)
- Lapointe, Liette and Suzanne Rivard. 2005. “A Multilevel Model of Resistance to
- Information Technology Implementation.” MIS Quarterly 29 (3): 461–91. DOI: 10.2307/25148692
Dos mètodes per implicar els no usuaris
Per superar un potencial bloqueig de la implementació, Melby i Toussaint recomanen el següent:
Reunions i entrevistes: reunions i entrevistes programades amb el grup no usuari amb la finalitat de trobar el motiu pel qual s’abstenen d’utilitzar la tecnologia. La llista s’hauria d’estudiar, abordar i acomodar-se tant com sigui possible ( Lapointe i Rivard 2005) .
Estudiar els no usuaris i el seu comportament: els sabotejadors i els evitadors són, per definició, difícils d’involucrar o implicar. Encara que hi hagi reunions programades, és possible que no estiguin disposats a participar-hi activament i, per tant, són difícils d’acomodar, ja que es desconeixen les seves preocupacions i demandes. En casos com aquest, els estudis etnogràfics i observacionals poden ser un mètode alternatiu per obtenir informació.
Preguntes per a la reflexió
- En quines categories es troben els no usuaris de tecnologia digital al nostre lloc de treball?
- Com podem implicar els no usuaris al nostre lloc de treball?
- Què podem aprendre dels no usuaris al nostre lloc de treball?
Què hem après sobre la gestió de la transformació digital?

Els gestors sanitaris tenen un paper crucial per donar suport als professionals sanitaris a l’hora d’adoptar solucions digitals. A partir d’aquest tema sobre com donar suport al professional sanitari digital, aquí teniu 8 temes importants amb preguntes de reflexió que els directius haurien de tenir en compte per donar suport eficaç als professionals de la salut que superin la resistència al canvi i participin activament en la transformació digital.
1. Prioritzar la formació i la pràctica :
- Com podem integrar eficaçment la tecnologia digital als nostres programes de formació per oferir experiències pràctiques als professionals de la salut?
- Com podem identificar i implicar professors especialitzats en impartir formació en tecnologia digital, com ara experts externs, equips de formació dedicats o líders locals?
- Com podem crear oportunitats perquè els professionals sanitaris practiquin l’ús de solucions digitals en el seu treball diari?
2. Centrat en la tecnologia aplicable :
- Com podem garantir que les tecnologies digitals sobre les quals impartim formació siguin rellevants i aplicables a la feina dels professionals de la salut?
- Com podem prioritzar tecnologies totalment desenvolupades i provades que siguin fiables en l’àmbit clínic?
3. Foment de l’exploració i la reflexió :
- Com podem crear un entorn lliure d’estrès que encoratgi els professionals de la salut a explorar la tecnologia digital, aprendre dels errors i compartir les seves experiències?
- Com podem promoure la reflexió entre els professionals sanitaris sobre els problemes i els avantatges de la tecnologia digital tant per als pacients com per als professionals sanitaris?
4. Implicació dels professionals sanitaris i de la ciutadania:
- Com podem escoltar i incorporar eficaçment les perspectives dels professionals sanitaris a l’hora de prendre decisions relacionades amb solucions digitals?
- Com podem animar els professionals de la salut a involucrar els ciutadans en els debats per entendre millor les seves perspectives?
- Com podem establir processos i estructures que facilitin l’intercanvi d’experiències i coneixements entre els professionals sanitaris?
5. Garantir l’accessibilitat, el suport i l’orientació:
- Com podem garantir que les solucions digitals siguin fàcilment accessibles i fàcils d’utilitzar per als professionals de la salut?
- Com podem proporcionar un accés còmode als sistemes de suport, com ara col·legues, líders locals i departaments TIC, per a la resolució de problemes i orientació?
- Com podem assegurar-nos que les guies d’usuari i els recursos per a solucions digitals estiguin fàcilment disponibles en l’entorn clínic?
6. Dividir els canvis en passos més petits:
- Com podem desglossar els canvis relacionats amb la transformació digital en passos més petits i manejables que s’alineen amb els fluxos de treball i els hàbits existents?
- Com podem considerar el moment de les iniciatives de canvi per evitar aclaparar els professionals de la salut i promoure una adaptació més fluida a les noves solucions digitals?
7. Reconeixement i recompensa del progrés:
- Com podem oferir un feedback positiu i un reconeixement als professionals de la salut que fan esforços per utilitzar solucions digitals, fins i tot quan es troben amb reptes?
- Com podem reconèixer la millora i l’esforç realitzat pels professionals de la salut, i donar suport permanent durant tot el procés de canvi?
8. Comunicació clara :
- Com podem comunicar eficaçment les expectatives de comportament i els canvis relacionats amb la transformació digital d’una manera clara i pràctica?
- Com podem evitar l’ús de paraules de moda ambigües i, en canvi, proporcionar explicacions i exemples que es relacionin directament amb les pràctiques laborals existents dels professionals de la salut?


